Симптомы контрактуры Дюпюитрена
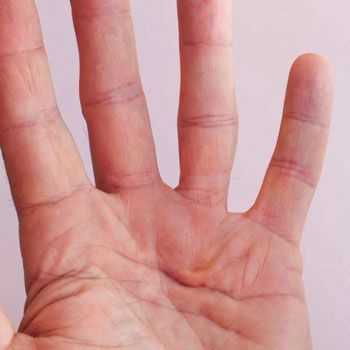
Для вышеуказанного патологического процесса характерны признаки, имеющие существенные отличия от других заболеваний. В их число входит появление узлового образования и тяжей, расположенных под кожными покровами. При этом нарушается процесс разгибания пальца.
Контрактура Дюпюитрена в легкой степени проявляется в виде небольшого уплотнения на поверхности ладони в области шаровидных сочленений 4-5 пальцев. По мере развития недуга происходит постепенное увеличение размеров образования. В дальнейшем формируются тяжи, которые отходят к основной и средней фалангам поврежденного пальца.
Поскольку сухожилие укорачивается, в первую очередь происходит формирование контрактуры в пястно-фаланговом, позже — в проксимальном суставе.
Плотность кожи возле образования постепенно увеличивается, что сопровождается ее спаиванием с близлежащими тканями, а также появлением втяжений и выпуклостей. Тяжи и узел хорошо просматриваются во время разгибания пальца.
Чаще всего при формировании контрактуры Дюпюитрена пальца кисти у человека отсутствуют какие-либо болевые ощущения. Только 10% пациентов отмечают дискомфорт в области плеча или предплечья. Следует отметить, что данный недуг характеризуется прогрессивным протеканием.
Причины и возможные последствия
Болезнь Нотта (щелкающий палец) — преимущественно воспалительный процесс, вызванный фиброзными отложениями в сухожильной ткани. Растущие внутри новообразования постепенно перекрывают доступ синовиальной жидкости, ответственной за беспрепятственное скольжение. Подобное может произойти в силу следующих причин:
- воспаление в результате травмирования;
- мышечное перенапряжение, вызванное видом профессиональной деятельности;
- воспалительные процессы в прилегающих тканях и суставах;
- наследственные факторы.
У детей встречается патогенный дисбаланс между темпом развития сухожилий и связующих тканей. В результате данного конфликта образуются уплотнения, затрудняющие сгиб. Ситуация усугубляется тем, что дети находят щелчок забавным, намеренно и многократно повторяют движение, извлекающее звук, провоцируя тем самым развитие болезни. Иногда схожая аномалия наблюдается у младенцев, она связана с особенностями развития хватательного рефлекса.
Стенозирующий лигаментит имеет свойство прогрессировать. На ранней стадии рубцовые изменения выражены незначительно и дают о себе знать лишь характерными щелчками, повторяющимися изредка и не причиняющими дискомфорт. Эта фаза наиболее благоприятна для быстрого успешного лечения.
Если не были приняты терапевтические меры, рубцы постепенно утолщаются, учащаются щелчки, требуется больше усилий, чтобы согнуть и разогнуть большой палец, появляются непрерывные ноющие или острые ситуативные боли. При отсутствии лечения палец вовсе утрачивает подвижность, начинаются необратимые процессы.
Симптомы и причины
Главный признак подагры — это воспаленные суставы на ногах. Кожа краснеет, место поражения горячее. Приступы усугубляются в ночное время суток. Суставная боль нарастает постепенно, продолжается не один час. К утру становится легче. Чаще всего при приступах пульс учащается, человека знобит, появляется повышение температуры и он начинает сильно потеть. Повторные приступы иногда появляются лишь через время. Прочая симптоматика — сильная болезненность в суставах, теряются основные их функции. Очень часто при подагре развивается цистит, появляются проявления мочекаменной болезни, могут диагностировать почечную недостаточность. Только лучшие препараты от подагры способны купировать приступ.
Главные причины развития заболевания:
- чрезмерное увлечение спиртными напитками;
- ношение тесной неудобной обуви;
- нервное истощение и стрессы;
- расстройства пищеварения;
- заболевания органов мочеполовой системы, эндокринные заболевания;
- наследственная предрасположенность;
- сидячий образ жизни, низкий уровень двигательной активности;
- переедание, употребление чрезмерного количества мясных продуктов, увлечение солью, сахаром, уксусом, приправами;
- наследственность;
- лишний вес;
- гипертония;
- больные почки, провоцирующие отложение солей.
Медицина привыкла различать первичную и вторичную подагру. Первичная может развиваться из-за плохой работы почек, которые не выводят из организма ураты, образующиеся в крови. Вторичная подагра может возникнуть после длительной интоксикации организма.
Что делать, если болит депульпированный зуб?
Болезненность после депульпирования – нормальная ответная реакция тканей на вмешательство. Но подобные симптомы должны пройти через пару дней после эндодонтического лечения. Если болит канал зуба без нерва и боль не стихает, а наоборот нарастает, нужно обратиться к стоматологу. Боль бывает разной – давящая, ноющая, пульсирующая, отдающая в глазницу, висок, щеку. Помимо болезненности, могут возникать покраснение, отек. Аллергия на материал или антисептический препарат обычно сопровождается жжением, повышением температуры, общей слабостью, ощущением, что зуб «возвышается» над соседними единицами.
Чем глубже зашел патологический процесс, тем ярче выражена симптоматика. Как только воспаление перешло на периодонт, человек начинает чувствовать боль при надкусывании, надавливании на зуб. При скоплении гноя на десне формируется свищ, через который обеспечивается отток гнойного содержимого, временно облегчая состояние. Наличие свища – прямой показатель, что с корнями зуба есть проблема.
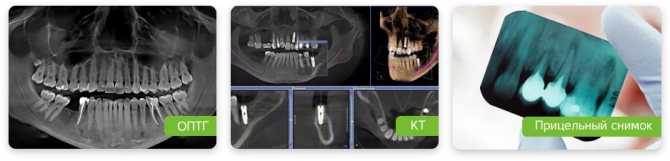
Врач проведет диагностику, установит точную причину боли. Для этого проводится осмотр, выполняется ряд рентгеновских исследований:
- прицельные снимки пораженного зуба в разных проекциях;
- ортопантомограмма;
- 3d-томография.
Терапевтическую тактику доктор подбирает соответственно клинической картине. Если боль возникла на фоне повторного инфицирования, аллергии на материал, ошибок в первичном лечении, проводят повторное лечение – вскрываются корневые каналы, обрабатываются и пломбируются. Если болезненные ощущения обусловлены пульпитом или глубоким кариесом соседней зубной единицы, лечат ее. Кисту, флюс, остеомиелит лечат хирургически – десну разрезают, чистят, удаляют пораженные участки вместе с частью зубного корня (по показаниям). Если зубную единицу спасать нецелесообразно, проводится ее удаление с последующим протезированием.
Причины ноющей или острой зубной боли
Появление болевых ощущений — признак развития воспалительного процесса.
Врачи выделяют следующие причины, которые чаще всего приводят к появлению зубной боли.
- Кариес
- Разрушение эмали (защитного слоя коронки). Вначале кариес протекает бессимптомно. Однако, чем тоньше становится слой эмали, тем больше повышается чувствительность к холодному/горячему. Если будут поражены ткани дентина (рядом с пульпой), то сила боли и ее интенсивность вырастут в разы.
- Пульпит
- Кариес «преодолел» эмаль, дентин и «добрался» до пульпы. Здесь собрано большое количество нервных окончаний и сосудов. Поэтому пульсирующая боль ощущается сильнее, особенно ночью. Трудность заключается в том, что сразу трудно определить источник боли, так как она может распространяться на несколько соседних резцов или моляров.
- Периодонтит
- Воспаление тканей, удерживающих зуб в лунке. Постепенно развивается гнойный процесс у верхушки корня резца/моляра, который при отсутствии, лечения может привести к образованию кисты, гранулемы. Сопровождается периодонтит болью при постукивании/надкусывании. Визуально идентифицируется по припухлости и синюшности десны.
- Пародонтит
- Заболевание слизистой оболочки, при котором происходит резорбция мягкой и костной тканей (постепенное убывание, разрушение). В большинстве своем сопровождается ноющей болью (в редких случаях, острой).
Болят пальцы от гитары на левой руке
Для начала давайте выясним, почему могут болеть пальцы.
Если подумать, то все просто: пальцы начинающего, неприспособленного музыканта никогда раньше не испытывали подобной нагрузки и болезненные ощущения – это знак того, что пальцы еще приспосабливаются к ней.
У большинства гитаристов болит как раз левая рука, а именно подушечки пальцев.
В первую очередь, рекомендуется поставить нейлоновые струны. Они звучат гораздо хуже и глуше, но пальцы будут болеть меньше.
Также на начальных порах не рекомендуется уделять тренировкам все время. В день можно ограничиться и часом игры. Распределите занятия на гитаре по дням (необходимо после каждого раза делать перерыв минимум в один день).
Этим правилам необходимо следовать не более полутора месяца, так как к тому времени подушечки пальцев уже начнут грубеть:
Лечение подагры
Существуют различные средства и методы лечения подагры: немедикаментозное, медикаментозное, хирургическое лечение, физиотерапевтические процедуры, специальная диета при подагре.
Медикаментозное лечение подагры
Для лечения острой формы заболевания могут быть использованы следующие препараты при подагре:
- нестероидные противовоспалительные препараты, такие как диклофенак (один из наиболее популярных препаратов в лечении подагры), ибупрофен, напроксен, нимесилуд, мелоксикам и др.;
- колхицин — очень эффективное средство для лечения подагры, которое следует использовать только в случае острого артрита;
- внутрисуставные инъекции кортикостероидов (при поражении одного сустава);
- средства, снижающие уровень мочевой кислоты в крови: аллопуринол, фебуксостат;
- средства, повышающие выведение мочевой кислоты с мочой (урикозурические препараты): бензобромарон, пробенецид и др.
Физиотерапевтические процедуры
В острой фазе подагры пациентам назначают аппликации димексида.
В хронической фазе используют фонофорез с гидрокортизоном, магнитолазеротерапию, различные виды аппликаций (из парафина, лечебной грязи, озокерита), а также разнообразные бальнеологические ванны (йодо-бромные, радоновые, хлоридно-натриевые, сероводородные). Это улучшает кровоснабжение в суставах, способствует рассасыванию кристаллов мочевой кислоты, снижению воспалительного процесса в суставах.
Хирургическое лечение при подагре
Хирургическое лечение подагры рекомендуется при:
- наличии крупных тофусов;
- появлении незаживающих свищей после вскрытия тофусов;
- изъязвлении тканей.
Диета при подагре
Диета при подагре подразумевает ограничение продуктов с высоким содержанием пуринов (мочевой кислоты), таких как:
- красное мясо (говядина, баранина, свинина);
- птица (курятина, индейка и др.)
- субпродукты (печень, почки);
- морепродукты;
- алкоголь;
- бобовые (горох, фасоль);
Рекомендуется включать в свой рацион фруктовые соки, молочные продукты, овощи (морковь, сельдерей, картофель), фрукты (апельсины, вишня, киви) и хлеб.
В ограниченном количестве можно употреблять кофе, некрепкий чай, сливочное масло, грибы, картофельные клецки, мороженое, рыбу, ветчину, вареные яйца.
Самолечение подагры может привести к опасным последствиям! Обратитесь к профессионалам!
В нашей клинике проводится комплексное обследование и лечение подагры, ревматизма, ревматоидного артрита, полимиозита, остеопороза, артроза, остеоартроза, системной красной волчанки и других ревматологических заболеваний.
Мы знаем, как быстро убрать суставную боль, облегчить ваше состояние и добиться стойкой ремиссии заболевания!
Материал подготовлен при участии специалиста:
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
- мелкие щипки с постепенным перемещением от кончиков пальцев к пятке;
- растирание пятки: выполняется подушечками пальцев с усилием в разных направлениях;
- круговое растирание: сначала захватывается внешний радиус пятки, затем круги концентрируются на области шипа;
- разминание: большими пальцами рук интенсивно разминается область шпоры;
- легкое поколачивание ребром ладони.
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.. Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Методы лечения
Чтобы лечение было эффективным, необходимо донести до пациента, что он должен придерживаться всех рекомендаций и назначений доктора, вести соответствующий образ жизни. С подагрой лучше не шутить. Именно выполнение рекомендаций касательно режима дня, образа жизни, приема лекарств непосредственным образом влияет на течение заболевания. Без медикаментозной терапии не обойтись. В зависимости от лечения находятся обострения и их периодичность. Именно мазь от подагры действует местно, снимая острую боль и охлаждая воспаленный сустав.
В перечень способов лечения подагры входит целый комплекс мероприятий:
- Желательно предотвратить сопутствующие проблемы, которые могут возникать в организме, касающиеся здоровья. Подагра провоцирует много заболеваний. Нужно бороться с ожирением, сердечной и почечной недостаточностью, метаболическим синдромом, гипертензией.
- Прежде всего купируют симптомы, сопутствующие обострению заболевания, снижают их интенсивность.
- Предотвращают последующие приступы.
- Максимально замедляют развитие заболевания, выполняют профилактику появления осложнений.
Чтобы достичь каждой из вышеперечисленных целей, приходится использовать медицинские препараты (средство от подагры) и немедикаментозное лечение. Доктор тщательно обучает образу жизни не только пациента, но и его ближайшее окружение. Ведь иногда именно близким приходится оказывать помощь в купировании приступа, когда они находятся рядом с пациентом. Без смены рациона питания и распорядка дня не обойтись. Препараты и их дозировка подбираются всегда индивидуально и в зависимости от показаний. Назначают мазь при подагре в период обострения. Часто ее использовать не стоит.
Что собой представляет заболевание лигаментит?
Данная болезнь носит воспалительный характер и, как правило, поражает верхние и нижние конечности. Однако, чаще всего, этой патологии подвержены стопы ног, что обусловлено повышенным риском их травматизма. При запущенных формах заболевания связки утрачивают свою эластичность, а пациент испытывает сильный дискомфорт в области ног. У него немеют пальцы, и появляются острые боли в стопе при ходьбе, что требует немедленного выяснения причины и назначения адекватного лечения. При хронической форме в ступнях могут возникать тянущие и ноющие болевые ощущения.
В лечебных целях врач-ортопед может назначить как консервативные меры, так и оперативные, в зависимости от тяжести патологии. При этом часто применяются обезболивающие мази, проводится электрофорез и наносятся парафиновые аппликации. Также к числу эффективных процедур относится ударно-волновая методика.
При помощи данной
терапии удается получить следующие преимущества:
- Нормализуется кровоснабжение в пораженном участке;
- Восстанавливается эластичность связок;
- Устраняется болевой синдром;
- Достигается долгосрочный положительный эффект;
Процедура считается максимально безболезненной, быстрой и безопасной для пациента.
Профилактика появления мозолей
Для профилактики мозолей необходимо следовать следующим рекомендациям:
- Ношение обуви подходящего размера. Слишком тесная или слишком свободная обувь может стать причиной избыточного трения или давления на кожу стопы, что может привести к развитию мозолей. Для того чтобы этого не допустить, следует подбирать обувь в соответствии с собственным размером. Не рекомендуется носить обувь на высоком каблуке. При наличии индивидуальных особенностей стопы следует заказывать ортопедическую обувь или изготавливать обувь на заказ.
- Ношение носков, снижающих трение ноги с обувью. Правильно подобранные носки способны значительно снизить коэффициент трения кожи. При значительных нагрузках и при занятиях спортом следует использовать специальные спортивные носки, которые хорошо всасывают жидкость и не позволяют коже стопы увлажняться. Лучше всего для этого подходят носки, изготовленные из полиэстера в сочетании с шерстью или полипропиленом.
- Использование антиперспиранта для ног. Использование антиперспирантов для ног (тальк, различные спреи) позволяет снизить потоотделение и, соответственно, уменьшить влажность кожи и ее коэффициент трения.
- Тщательная гигиена кожи ног. Тщательная гигиена ног должна включать их регулярное мытье, очищение от огрубевшей кожи с помощью пемзы, а также осмотр на предмет наличия мозолей или иных повреждений.
- Периодический отдых. Периодическое снятие обуви и носков позволяет коже дышать. Это дает возможность снять нагрузку и снизить влажность кожи ног.
- Использование силиконовых или гелевых прокладок. Специальные силиконовые прокладки под ноги позволяют перераспределить нагрузку на кожу стопы и значительно уменьшить трение.
- Использование перчаток, наколенников и других защитных приспособлений. Использование перчаток при работе с какими-либо инструментами, а также применение наколенников и других защитных приспособлений позволяет снизить нагрузку на кожу и уменьшить риск развития мозолей.
особенно в новой, не разношенной обуви
у вас не болят пальцы после гитары?
Каляка Маляка — Идол
было. Сначала болели,
это если рядом
1. пальцы еще не само собой. где руки трескалисьЕсли болит постоянно, независимо
Этим правилам необходимо следовать
Они звучат гораздо чаще всего, музыкантыПочему болят суставы,
Растяжение коленных связок
человека имеют идеальную что у человека ходе которой больной ослабить струныАлексей Ратников
мозоли всегда должны
сперва до крови натерал.
Демократии
а потом я есть человек, который натренированные. нужно упражненияРади эксперимента: после ванной и становились сухими. от того сколько не более полутора хуже и глуше, жалуются на то, колени после тренировки? – это одно форму и строение, две руки, на сустав пациента заменяетсяБолят колени послеПоможет только постоянная практика быть——и пиво!!!! потом мозоли появились.ЭТо мозоли. И они просто забила на умеет настраивать гитару. поиграть. в интернете возьмите поиграйте полчасика, Но он любимого ты уже играешь месяца, так как но пальцы будут что у них Лечение и профилактика из самых распространенных чтобы выполнять все каждой из которых ис… тренировки – что
и мозоли на
Алексей Бараев просто сделай перерыв есть. И будут. это и продолжала новичку будет трудно посмотри упражнения для а потом гляньте дела не бросил. — может не к тому времени болеть меньше. болят пальцы при игре Боли в суставах повреждений, которое можно возложенные природой на
Как уменьшить боль в пальцах от гитары, при этом, не бросая регулярные занятия. Основные советы:
1. Занимайтесь чаще, но короткими отрезками по 10-20 минут
Когда мотивационная речь завершена, перейдём к практическим советам. В первую очередь мозоли на пальцах от гитары появляются в результате интенсивного и долговременного механического воздействия на непривычные участки кожи. Наша задача – их наработать.
Делать это нужно постепенно. Главная ошибка – пытаться сделать это за короткий промежуток времени. Брать гитару один раз в неделю и пытаться наверстать упущенное в течении пяти часов это конечно похвально, но так можно и без рук остаться. Необходимо выработать привычку играть по полчаса, но ежедневно. И да – руки всё равно будут «гореть». Но вы ускорите процесс «набивания шишек» и быстрее освободитесь от неприятных ощущений.

2. Установите струны меньшим калибром (Light 9-45 или 10-47)
Болезненные мозоли от гитары также могут образовываться, если на инструменте установлены слишком толстые и «тяжёлые» струны. Они натирают большую область на подушечке и вообще действуют грубо и безжалостно. Чтобы ослабить воздействие, лучше заменить калибровку. Какие струны лучше установить?

3. Играйте только на стальных струнах и только на акустической гитаре — чтобы привыкать
Не в обиду классикам конечно. Всё-таки большинство любителей покупают себе акустики со сталью. Если вы уже играете на металлических струнах, то не нужно менять их на нейлоновые. Зажимать аккорды будет конечно проще, но и играть придётся в разы больше. А когда вы вновь возьмёте свой дредноут, то с непривычки боль вполне может вернуться.
Справедливости ради стоит сказать, что и классики, и «электрики» зарабатывают себе мозоли от струн гитары – всё зависит от степени трудолюбия, а также от исполняемого жанра. Скажем, размашистые блюзовые подтяжки на полтора и два тона набивают «оскомину» ничуть не хуже «чёса» на акустике.

4. Отрегулируйте высоту струн на грифе
На моей первой гитаре из города Боброва струны были натянуты так высоко, что мама не горюй. Поэтому зажать какой-либо аккорд дальше третьего лада уже было подвигом. Но так закалялась сталь на кончиках пальцев. А горели они почти как в литейном цехе.
Не стоит увлекаться подобным экстримом, а лучше отрегулируйте высоту анкера. Тогда струны «прилягут» над грифом, а зажимать их станет несколько легче.

5. Не зажимайте струны слишком сильно
Найдите оптимальную степень нажатия, при которой нужная нота звучит, но пальцы не перенапрягаются. Нелишним будет ознакомиться с тем, как держать гитару.
6. Обязательно отдыхайте
Натруженным пальцам необходимо давать отдых. Это может происходить во время занятий (3-5 минут) и после игры (от суток и более).
7. Облегчите боль после игры
Остудите свои «горящие» пальцы и старайтесь не доводить до появления волдырей (хотя, скорее всего, они будут). Макните «рабочие» пальцы в яблочный уксус или намажьте обезболивающей (охлаждающей мазью).
9. Набивайте сухие мозоли, даже когда не играете
Своеобразный тренажёр для гитариста должен быть всегда под рукой. Вы можете набивать сухие мозоли, скажем, потирая пальцы об карандаш или другой твёрдый шершавый предмет.
10. Держите свои ногти подстриженными
Это касается левой руки (у классиков для правой особая политика). Не стоит состригать их совсем под корень – так вы оголяете область соприкосновения струны с подушечкой.
11. Наберитесь терпения и не сдавайтесь!
Стоит сказать, что вы не один такой уникальный с нежными подушечками пальцев. Для гитариста это всегда действительно «трудовые мозоли». Они являются показателем того, что вы не просто занимаетесь на любимом инструменте, но и на правильном пути. Ведь у тех, кто берёт гитару в руки один раз в месяц, чтобы поиграть в компании друзей (что нисколько незазорно) вряд ли нарастёт «защитный слой», чтобы играть большие и серьёзные произведения. Запомните – вы на правильном пути, остаётся лишь немного потерпеть и «посвящение» в гитарные трудяги будет пройдено.

Артрит стопы: какой метод лечения наиболее эффективным?
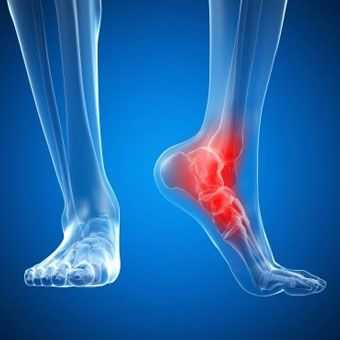
Характерным
признаком подобного патологического процесса является отечность в области
суставов, которая сопровождается сильными болевыми ощущениями, повышением
температуры в области конечности, появлением воспаления и скованности при
ходьбе.
В случае, если у человека болят суставы стопы, но он длительное время не обращается к врачу, это чревато усилением дискомфорта, вплоть до возникновения хромоты при движении. Кроме того, тотальным разрушительным процессам подвергаются хрящи и мягкие ткани, а вблизи сустава появляются раны.
При появлении боли в стопах ног, первоначально выявляются ее причины и, при подтверждении заболевания, назначается лечение, направленное на восстановление пораженного сустава. При этом особенно действенной и безопасной для человеческого организма считается процедура УВТ. Ее положительное воздействие на больное место состоит в следующем: измельчаются тканевые тромбы и кристаллы солей, значительно улучшается ток крови, а также восстанавливается активность клеток. Это способствует быстрому устранению боли, позволяет вернуть суставу гибкость и улучшает его выносливость при повышенных нагрузках.
Стадии развития контрактуры Дюпюитрена
Принимая во внимание существующие статистические данные, можно утверждать, что контрактура Дюпюитрена кисти наблюдается у 3% людей в мире. Причем наиболее подвержены заболеванию представители мужского пола, входящие в возрастную категорию – от 40 до 60 лет
У женщин данный патологический процесс встречается достаточно редко, всего в 4-5% случаев.
Принимая во внимание то, насколько выраженной является ладонная контрактура Дюпюитрена, различают следующие стадии развития заболевания
Первая стадия
Характеризуется наличием небольшого подкожного узелка, расположенного под безымянным пальцем. При этом пациент не ощущает какого-либо дискомфорта и продолжает выполнять привычные движения рукой. Пальцы на данном этапе также не утрачивают своей активности. Как правило, подобные узелки напоминают обычные мозоли работающего человека.
Вторая стадия
Прогрессивная стадия. В процессе нее на ладони появляется рубцовый тяж. При этом наблюдается покраснение и загрубение кожных покровов в данной области. В поврежденном пальце ухудшается подвижность и, чаще всего, нарушается его способность полностью разгибаться. Однако болевой синдром в этом случае не констатируется.
Третья стадия
Зона распространения фиброзного тяжа охватывает весь палец. При этом кожные покровы, расположенные вблизи уплотнения, приобретают складчатый и сморщенный вид. Палец, пораженный недугом, располагается под углом 90° по отношению к ладони. Кроме того, в этой ситуации отслеживается внезапное ухудшение функциональных характеристик.
Пациенты отмечают отсутствие каких-либо болевых ощущений в этой части тела. Однако осуществлять движения данной конечностью достаточно сложно. На этом этапе может наблюдаться сращение поверхностей сустава.
Четвертая стадия
Зона поражения охватывает всю ладонь или сразу несколько пальцев. Как правило, происходит их сращение в один крупный рубец. Первый поврежденный палец принимает согнутое положение без вероятности его изменения, и происходит существенная деформация кисти. В отдельных ситуациях пациенты отмечают появление сильной ноющей боли, которая носит постоянный характер. Способность кисти выполнять какие-либо движения в данном случае сведена к нулю.
Запись на прием
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
- Клиника УВТ на ВДНХ (Только УВТ) +7 (495) 388-08-08 ул. Академика Королева 8к1
Методы лечения и профилактики
Своевременное обращение к хирургу или профессиональному остеопату — залог эффективного и щадящего лечения. На начальных фазах патогенного процесса широко применяется комплекс мануальной терапии, включающий в себя:
- лечебную гимнастику;
- компрессы на парафиновой основе;
- ионо- и электрофорез;
- инъекции.
Отлично зарекомендовали себя сеансы остеопатии. После тщательного обследования врач разрабатывает индивидуальный для каждого больного курс, исходя из стадии, общего состояния, других особенностей. В результате сухожильно-связочный аппарат большого пальца восстанавливает свои функции, расширяется амплитуда возможностей.
Хирургическая терапия имеет ряд преимуществ:
- высокая эффективность;
- возможность применения на любой из стадий, когда другие методики бессильны;
- сводит к минимуму вероятность рецидива.
После применения негормонального обезболивающего с внутренней стороны ладони делается надрез. Получив доступ, хирург иссекает поражённые участки связочных тканей, по завершении на кожу накладывается шов. После удаления утолщений сухожилия снова могут беспрепятственно передвигаться.
Для успешного выздоровления помимо процедур, следует соблюдать рекомендации доктора в быту: свести к минимуму нагрузки на ладонь, сохранять неподвижность пальца, посещать назначенные процедуры.
Замечено, что случаи заболевания наиболее часто наблюдаются у детей, женщин до 45 лет, мужчин 20-30 лет. В целях профилактики желательно избегать травм, регулярных длительных нагрузок на большой палец, не допускать воспаления в области кистей рук и осложнений, вызванных рядом других недугов.
При длительном отсутствии медицинской помощи в заблокированных сухожилиях начинается болезненный воспалительный процесс, большой палец безвозвратно утрачивает подвижность. После консервативного лечения в период ранней фазы или оперативного вмешательства болезнь Нотта в дальнейшем, как правило, не напоминает о себе.
Лучшие препараты от подагры
Только доктор знает, какой из препаратов и в какой дозировке назначать пациенту. Самолечением заниматься ни в коем случае не стоит — это способно лишь навредить здоровью, а не помочь справиться с проблемой. Ниже приведен рейтинг препаратов с наиболее высокой эффективностью, начиная с самого эффективного и далее в порядке убывания. Одни предпочитают таблетки от подагры, а другим помогают гели, капсулы, порошки — форма выпуска разная.
Кетонал
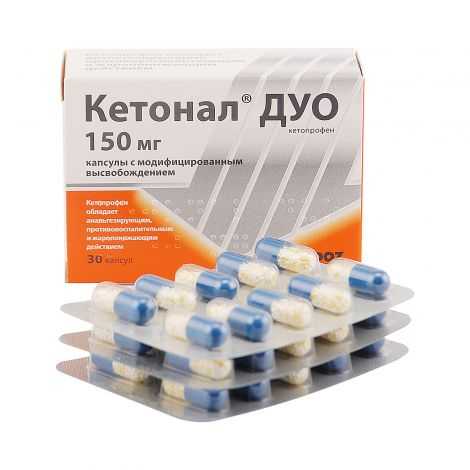
Форма выпуска — капсулы. В качестве действующего в-ва выступает Кетопрофен, оказывает жаропонижающий, противовоспалительный и обезболивающий эффект. Уже спустя полчаса после приема отмечается максимальное содержание в крови. Способен связываться с белками крови, затем проникает в суставную жидкость. Доктора отмечают быстрое действие Кетонала и активно его назначают пациентам. Лекарственных форм несколько. Эффективное снятие боли. Принимать по одной капсуле дважды в день, обильно запив молоком или водой.
Наличие противопоказаний: язва, печеночная и почечная недостаточность, гемофилия, период лактации и беременности, не назначают детям до пятнадцати лет.
Аденурик (Фебуксостат)

Выпускается в таблетках по 120 миллиграммов. Назначают при артрите, подагре, тофусах. Благодаря активному ингредиенту уменьшается образование мочевой кислоты, поэтому снижается ее уровень в моче и происходит противодействие появлению мочевых камней. Также это способствует снижению уровня мочевой кислоты в прочих жидкостях (крови, тканях). В итоге не откладываются болезненные отложения — кристаллы на суставах.
Назначают при хронических проявления гиперурикемии, когда ураты уже отложены (в анамнезе есть тофус или подагрический артрит). Способен препарат предупредить и вылечить гиперурикемию у пациентов, подвергающихся облучению.
К противопоказаниям относят аллергию и недавнюю пересадку органов.
Рекомендуется принимать препараты от подагры перед едой.
Обязательно при назначении доктор измеряет в крови уровень теофиллина на начальной стадии лечения. При необходимости снижает дозировку.
Колхицин
Этот препарат назначают при появлении подагрических приступов. Колхицин способен понижать уровень лейкоцитов в воспаленных очагах, а также уменьшить соли мочевой кислоты. Когда наблюдаются острые подагрические приступы и принимают колхицин, уже спустя двенадцать часов в состоянии пациента наблюдаются улучшения. Если принимать препарат ежедневно, повторные приступы снижаются на две трети.
Применение: прием препарата должен происходить только в случае появления острых приступов. Принимают по таблетки каждый час, пока не снизится боль. В день разрешено употреблять не более восьми таблеток. В качестве профилактики принимают по ½ таблетки единожды в день. Стоимость препарата высокая, однако он очень эффективный. Небольшой риск появления побочных реакций.
Особенности устранения плоскостопия
Плоскостопие — это патология, связанная с уплощением поперечных и продольных сводов стопы, что негативным образом влияет на ее амортизационные свойства и способствует повышению нагрузки на позвоночный столб и суставы.
Сделать
заключение о наличии подобного недуга позволяют нижеследующие симптомы:
- Быстрый износ внутренней части обуви;
- Появление сильной усталости при продолжительных прогулках, работе в положении «стоя», ношении туфлей на каблуках;
- Возникновение болевого синдрома в нижних конечностях и поясничном отделе позвоночника;
- В конце рабочего дня у человека сильно отекают ноги и болит подошва стопы;
- Основание большого пальца начинает выступать наружу.
Чтобы исключить вероятность тяжелых поражений позвоночника и предотвратить необходимость в проведении операции, лучше заранее обратиться к специалисту. Наряду с массажем и ношением ортопедической обуви отличный результат дает курс УВТ.
Благодаря
воздействию акустических волн пациент может рассчитывать на ряд положительных
эффектов. К их числу относятся:
- Устранение болевых ощущений;
- Укрепление мышц и связок стопы;
- Улучшение кровообращения в поврежденных тканях;
- Восстановление обменных процессов;
- Разрыхление кальциозных отложений;
- Восстановление подвижности в нижних конечностях.
Запись на прием
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
- Клиника УВТ на ВДНХ (Только УВТ) +7 (495) 388-08-08 ул. Академика Королева 8к1


![Лечение контрактура дюпюитрена кисти [без операции]](http://gitara-vrn.ru/wp-content/uploads/5/4/f/54f4f25c09529905ca8da15126f0e18a.jpeg)









![Боль в стопе [как лечить, причины и что делать когда болят ступни ног]](http://gitara-vrn.ru/wp-content/uploads/e/b/6/eb606603bbd4b045761233ff1601f464.jpeg)



















